Hospizbewegung und Palliative Care
Historischer
Überblick
In der Begleitung und Versorgung von schwerkranken und sterbenden Menschen spielt die Hospiz- und Palliativbewegung eine entscheidende Rolle. Orte der Begleitung und Versorgung von Sterbenden, existierten bereits in der Antike. Mit dem Aufkommen des Christentums übernahmen Klöster ab dem 4. Jahrhundert vermehrt die Sorge für Kranke und Sterbende. Im Mittelalter entstanden entlang von Pilgerrouten zahlreiche Herbergen, die nicht nur Reisenden Schutz boten, sondern auch Kranke und Sterbende aufnahmen. Der Begriff „Hospiz“ leitet sich vom lateinischen Wort „Hospitare“ ab und bedeutet „zu Gast sein“. 1842 gründete Jeanne Garnier in Lyon das Calavaire (französisch: Leidensweg) – ein Haus für Sterbende. Er soll erstmals den Begriff „Hospiz“ in Bezug auf die Betreuung Sterbender verwendet haben. Weitere ähnliche Häuser wurden weltweit eröffnet. [1]
Im Verlauf des 20. Jahrhunderts kam es jedoch zu gegenteiligen gesellschaftlichen Entwicklungen. Die Medizin erlebte enorme Fortschritte, die es ermöglichten Krankheiten vermehrt zu diagnostizieren und zu heilen.
Infolgedessen wurden die Themen Sterben und Tod zunehmend gesellschaftlich tabuisiert. Sobald keine kurative Behandlung mehr möglich war, wurde ein:e Patient:in als austherapiert betrachtet. Dies führte dazu, dass diese Menschen oft isoliert in einem Krankenhaus starben. [2]
Pionierinnen der
Hospizarbeit:
Cicely Saunders
In Gegenbewegung zu diesen gesellschaftlichen Entwicklungen und inspiriert von einem Patienten, gründete Cicely Saunders – eine britische Krankenschwester, Sozialarbeiterin und Ärztin – 1967 das St. Christopher Hospiz in London [3]. Damit realisierte sie ihre Vision eines Krankenhauses für Menschen mit einer fortschreitenden Erkrankung und Sterbende. Als Pilgernde im Leben, sollten diese in ihrem Hospiz eine „absichtslose Gastfreundschaft“ [4] erfahren. Cicely Saunders entwickelte durch ihre Beschäftigung mit Sterbenden auch das Konzept des „Total Pain“. Dieses zeichnet sich durch ein ganzheitliches Schmerzverständnis aus, welches nicht nur die physische sondern auch die psychische, soziale und spirituelle Ebene mitdenkt [5]. Außerdem erkannte sie, dass das familiäre bzw. soziale Umfeld von Sterbenden ebenfalls Begleitung benötigt. Damit gilt sie bis heute als Pionierin der modernen Hospizarbeit.
Elisabeth Kübler Ross
Ein weiterer wichtiger Impuls für die internationale Hospizarbeit wurde durch die Arbeit der schweizerisch-US-amerikanischen Psychiaterin Elisabeth Kübler-Ross gegeben. Im Jahr 1969 veröffentlichte sie Interviews mit Sterbenden, die den Fokus auf die Bedürfnisse der Sterbenden legten und deren persönliche Erfahrungen im Sterbeprozess in den Mittelpunkt rückten. Sie betonte, dass austherapierte Patient:innen weiterhin Bedürfnisse nach menschlichem Kontakt und zwischenmenschlichen Beziehungen haben. [6]
Hospizbewegung
Ebenfalls als Gegenbewegung zur zunehmenden gesellschaftlichen Tabuisierung von Sterben und Tod entstand in den siebziger Jahren die Hospizbewegung. Diese begann als Bürgerbewegung und wurde von ehrenamtlich engagierten Menschen getragen, die sich für das Recht auf ein gutes und würdiges Sterben einsetzten. Auch die Hospizbewegung trägt einen wesentlichen Anteil daran, dass sich der Hospizgedanke, die Hospizarbeit und Strukturen der Palliativ Care in den letzten Jahrzehnten zunehmend konsolidieren konnten. [7]
Was ist Palliative Care?
Heute wird im Kontext der Begleitung Sterbender auch häufig von Palliative Care gesprochen. Der Begriff „Palliativ“ geht auf das lateinische Wort „Pallium“ zurück und kann mit „Mantel“ übersetzt werden. Das Wort „Care“ betont die Bedeutung von Sorge, Versorgung, Begleitung, Unterstützung und Pflege [8]. Gemeinsam zeichnen die beiden Begriffe damit ein anschauliches Bild davon, was eine palliative Haltung und palliatives Tun ausmachen:
Der Mantel kann ein Unwetter nicht verhindern, aber er kann die davon betroffenen Personen ummanteln und damit wärmen, vor Kälte und Nässe schützen. Ebenso kann Palliative Care das Leiden an einer schweren fortschreitenden Erkrankung und des Sterbens nicht verhindern. Aber sie kann dazu beitragen, dass ein sterbender Mensch und sein soziales Umfeld gut umsorgt, unterstützt und begleitet werden. [9]
Definition Palliative Care
nach der WHO
Die Weltgesundheitsorganisation (WHO) definiert den Begriff Palliative Care wie folgt:
„Die Palliative Care ist ein Konzept zur Verbesserung der Lebensqualität von Patient:innen (Erwachsene und Kinder) und ihren Familien, die mit Veränderungen im Zusammenhang mit lebenslimitierenden Krankheiten konfrontiert sind. Sie verhindert und lindert Leiden durch frühzeitige Erkennung, sachgemäße Beurteilung und Behandlung von Schmerzen und anderen Symptomen, seien sie körperlicher, psychosozialer oder spiritueller Art.“ [10]
Das Ziel der Steigerung der Lebensqualität soll durch die Arbeit in einem interdisziplinären Team ermöglicht werden und die Betroffenen dabei unterstützen bis zu ihrem Tod so aktiv wie möglich zu leben [11]. Anders als die häufig verwendete Übersetzung „Palliativversorgung“ nahelegt, konzentriert sich Palliative Care demnach nicht nur auf die Behandlung von Krankheitssymptomen, sondern fokussiert auch die aktive Schmerzkontrolle, das emotionale Wohlbefinden und die psychosoziale Unterstützung von Sterbenden und Menschen mit fortschreitenden Erkrankungen sowie ihren Familien [12]. Es ist dabei egal in welcher Lebensphase sich ein Mensch befindet: Neugeborene, Kinder, Jugendliche und Erwachsene gehören ebenso zum Klientel wie ältere und hochaltrige Menschen [13]. Darüber hinaus kann neben der Unterstützung von Angehörigen die Unterstützung von weiteren Zugehörigen als Aufgabe von Palliative Care ergänzt werden. In Wohnformen der Eingliederungshilfe können z.B. auch Mitbewohner:innen und Mitarbeitende damit konfrontiert sein, dass ein:e Bewohner:in stirbt und sie Unterstützung zur Bewältigung der damit einhergehenden Veränderungen benötigen.
Schlüsselkonzepte
von Palliative Care
Die Schlüsselkonzepte von Palliative Care können wie folgt zusammengefasst werden:
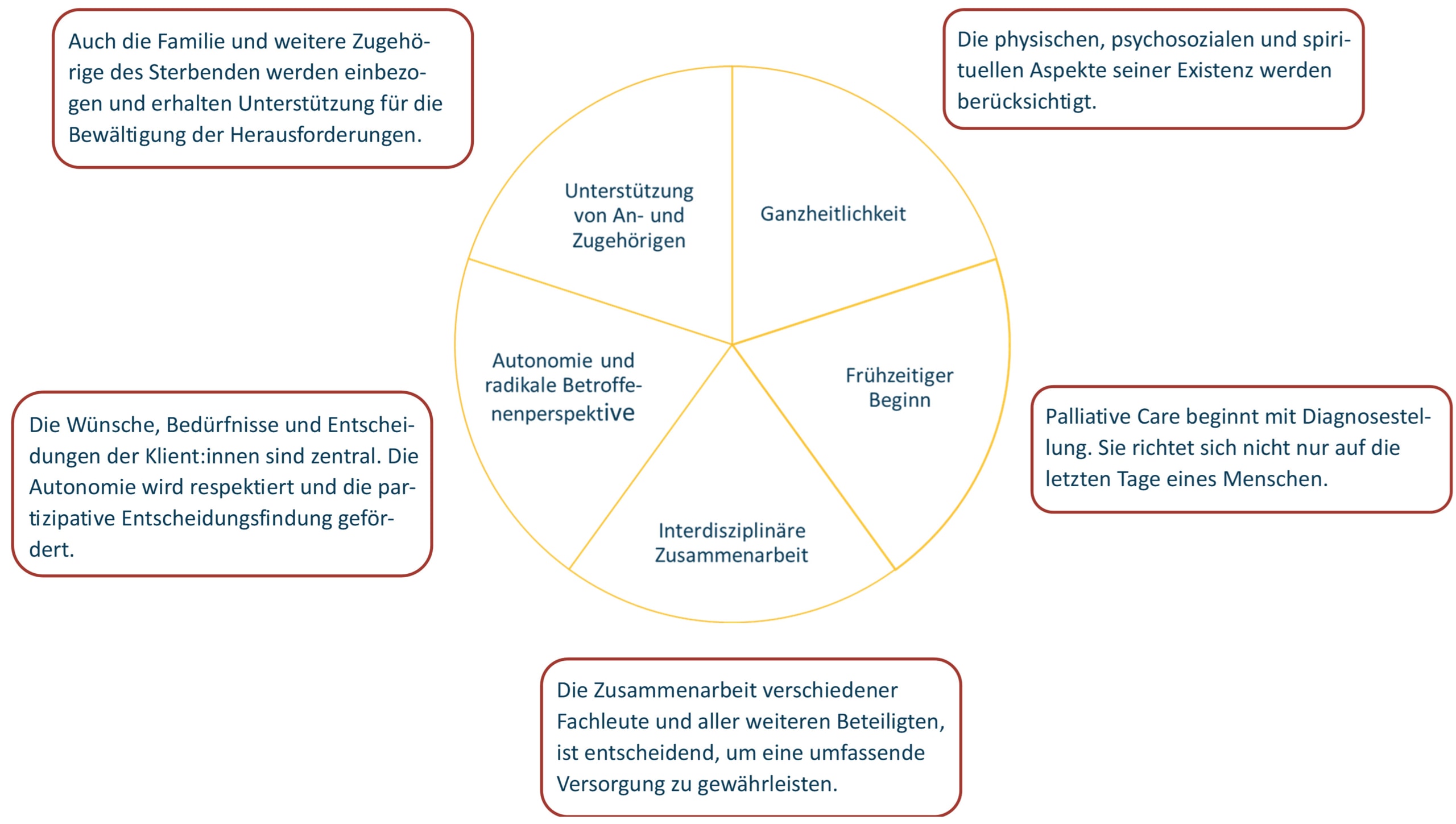

Schlüsselkonzepte von Palliativ Care
Quellen
[1] vgl. Geiter 2022, S. 1f. [2] vgl. ebd., S. 2f. [3] vgl. Benz & Trommler 2023, S. 84 [4] Heller & Wenzel 2014, S. 31 [5] vgl. Benz & Trommler 2023, S. 85 [6] vgl. Geiter 2022, S. 2f. [7] vgl. ebd., S. 2f. [8] vgl. Hartmann 2023, S. 169 [9] vgl. ebd. [10] WHO, eigene Übersetzung [11] vgl. ebd. [12] vgl. Heller & Wenzel 2014, S. 32 [13] vgl. Hartmann 2018, S. 19
Literatur
Literatur
Benz, S. & Trommler, K. (2023): Sarggeschichten: warum selbstbestimmtes Abschiednehmen so wichtig ist. Was wir über Trauer und Bestattung wissen sollten. München: Mosaik.
Geiter, H. (2022): Ehrenamtliche Sterbebegleitung lehren. Ein Curriculum in 12 Schritten. Esslingen: der hospiz verlag, Arbeitsmaterial – 01_erster_Studientag_Anlage-1_5-a.
Hartmann, B. (2023): Grundlagen der Palliativversorgung in Wohnformen der Eingliederungshilfe. In: Zuleger, A., Maier-Michalitsch, N. (Hg.), Pflege und palliative Care interdisziplinär bei Menschen mit Komplexer Behinderung. Düsseldorf: selbstbestimmtes leben, S. 168-187.
Heller, A. & Wenzel, C. (2014): Menschen mit Behinderung und Palliative Care. In: Bruhn, R & Straßer, B. (Hrsg.): Palliative Care für Menschen mit geistiger Behinderung. Interdisziplinäre Perspektiven. Stuttgart: Kohlhammer, S. 30-36.
WHO – Weltgesundheitsorganisation (2020): Palliative care. [Zugriff am 05.04.2024]








